低ホスファターゼ症
ホスファターゼ
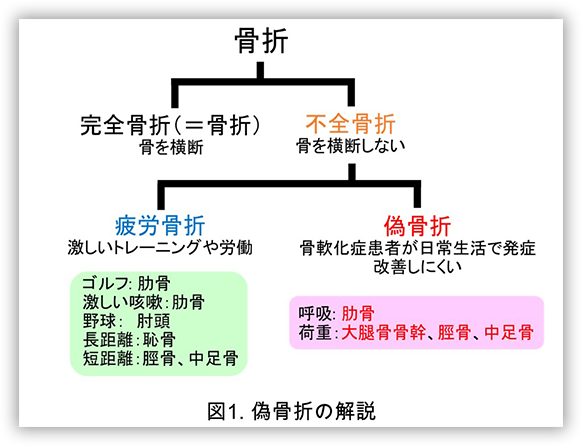
低ホスファターゼ症とは遺伝子の変異によって組織非特異的アルカリフォスファターゼ(ALP)の機能が低下あるいは喪失することにより、骨の石灰化が障害される遺伝性疾患です。ALPは本来、骨芽細胞が放出しハイドロキシアパタイトを内部で産生する基質小胞において無機ピロリン酸を分解してリン酸を作るという働きがあります。そのリン酸とカルシウムが結合することでハイドロキシアパタイトと呼ばれる結晶ができ、骨に沈着することで正常な骨が形成されていきます。しかし低ホスファターゼ症の患者さんではこのALPの機能が低下・喪失しているため、ピロリン酸からリン酸を作ることができません。また余剰となったピロリン酸が石灰化を抑制するとの報告もあります。そのため骨の石灰化がうまくできず、後に述べるような様々な症状をきたします。出生直後から乳児期に症状が明らかとなる重症例は10万人に1人と言われています。一方で、小児期以降に骨折、偽骨折(図1)を繰り返すような比較的軽症な症例は欧州では6,370名に1名と報告されていますが、本邦ではそのほとんどが本疾患に対する認知度が低いために見逃されていると考えられています。
低ホスファターゼ症の症状
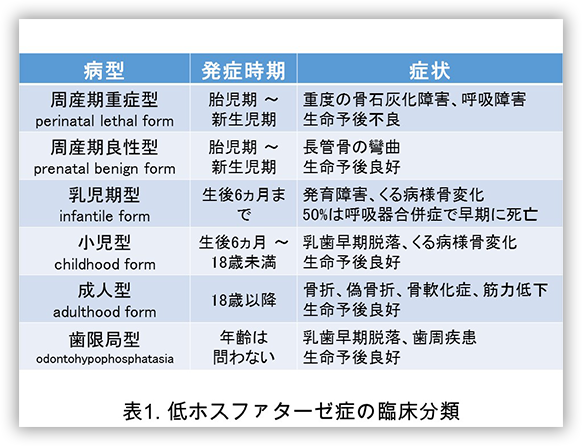
低ホスファターゼ症は診断がついた時期や病態によって表1のように6つの病型に分類されます(表1)。それぞれの病型によって、あるいは患者さんごとに症状は大きく異なります。
■周産期重症型
もっとも重症なタイプです。出生時に四肢の短縮、頭囲の相対的な拡大、狭い胸郭などを認め、肺の低形成に伴う呼吸不全を認めたり、ビタミンB6依存性のけいれん発作を認めることがあります。アルカリホスファターゼの酵素補充での適切な治療を行わなければ胎児期~出生後に死亡してしまいます。
■周産期良性型
出生前の胎児期の超音波検査などで、大腿骨の短縮などを認めますが、出生後に石灰化障害が軽快し予後は良好です。
■乳児期型
生後6ヵ月までに発症するタイプです。当初は発育が順調ですが、徐々に体重増加不良、筋力低下がみられ、次第にくる病様変化が明瞭となります。アルカリホスファターゼの酵素補充での適切な治療を行わなければ約半数は死亡してしまいます。
■小児型
生後6か月から17歳の間に軽微な外傷での骨折や偽骨折(図1)による骨痛などのなんらかの症状を発症するタイプで、重症度は様々です。乳歯の早期脱落(4歳以前)を伴うことが多く、食事摂取において問題となることがあります。
■成人型
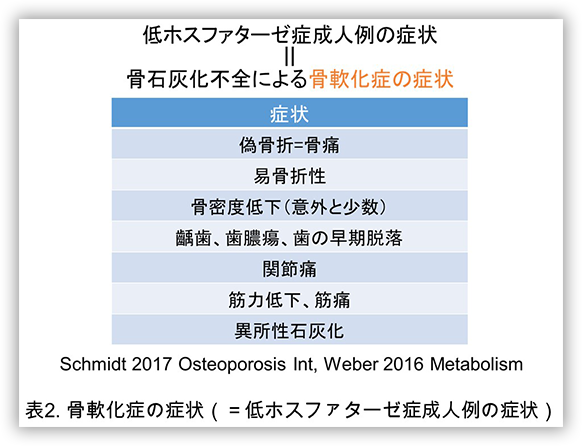
成人になってから軽微な外傷での骨折や偽骨折(図1)による骨痛などの骨軟化症による症状(表2)を初めて認めるタイプです。小児期にくる病や乳歯の早期脱落などの病歴をもつこともあります。
■歯限局型
骨には症状がなく、乳歯の早期脱落(4歳以前)など歯に異常が限局するタイプです。
誤診されやすい低ホスファターゼ症成人例(骨軟化症)
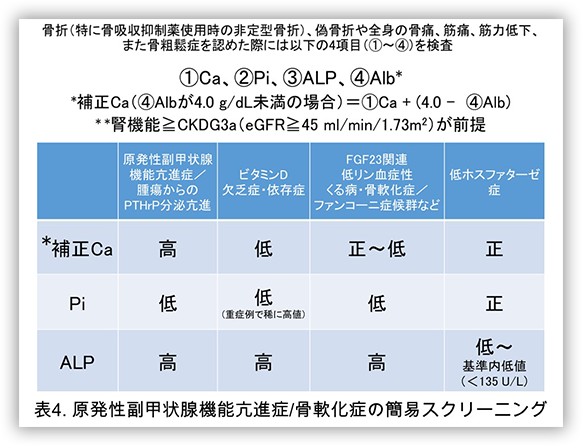
低ホスファターゼ症の重症例は父親由来と母親由来のALPL遺伝子の両側にアルカリホスファターゼ活性を低下させる変異を持っていますが、この重症型低ホスファターゼ症を発症させうる遺伝子変異はおよそ100人に1人が片側に保因しており(ヘテロ接合体)、このような片側に病因となる遺伝子変異を持つ方の一部や、周産期良性型の症例の一部が成人期に軽微な外傷での骨折や偽骨折(図1)による骨痛などのなんらかの症状を認めており、前述のように欧州ではその頻度は6,370名に1名と報告されています。しかしながら、成人期もしくは小児期に低ホスファターゼ症の症例が医療機関を初診した場合、他の骨軟化症を呈する疾患と同様に軽微な外力による骨折や偽骨折(図1)による骨痛や筋痛、筋力低下など(表2)を主訴に整形外科や膠原病・リウマチ内科、神経内科などを受診するものの、これらの症状が非特異的であるため、脊柱管狭窄症や慢性関節リウマチ、線維筋痛症などと誤診され、適切な治療を受けることが出来ないでいる患者さんが非常に多いという状況です(表3)。また骨粗鬆症に対してビスホスフォネートやデノスマブなどの骨吸収抑制薬を投与した際に骨代謝回転の低下により大腿骨骨幹に非定型骨折を発症する症例が稀に存在しますが、そのような症例の一部が実は低ホスファターゼ症やFGF23関連低リン血症性くる病・骨軟化症、ビタミンD欠乏症/依存症、ファンコーニ症候群であったとの報告も散見されます。骨吸収抑制薬開始後早期(5年以内など)に非定型骨折を発症する症例では特に骨軟化症の除外診断が必須と考えられます。中には骨痛、筋痛や筋力低下などに歩行が困難となり離職されたり、家事がままならなくなるような患者さんもおられるため、本症を含めた骨軟化症を惹起する疾患を総じての整形外科やリウマチ内科などの他科への啓発活動が急務かと思われます。当研究室では整形外科や膠原病・リウマチ内科で外来を担当する先生方を対象として、続発性骨粗鬆症の原因として比較的頻度の高い原発性副甲状腺機能亢進症と、骨粗鬆症類縁疾患の原因として比較的頻度の高い骨軟化症を外来で簡便にスクリーニングするための①カルシウム、②リン、③アルカリホスファターゼ、④アルブミンの採血を推奨しています(表4)。

低ホスファターゼ症の診断
低ホスファターゼ症の成人例、小児例を見逃さないためには、前述の様な軽微な外力による骨折や偽骨折(図1)による骨痛や筋痛、筋力低下などの症状(表2)を認める症例において、血液中のALP濃度が低値から基準内低値でないかに注目して頂きたいと思います。特に骨軟化症で誤診されやすい診断として示している脊柱管狭窄症や慢性関節リウマチ、線維筋痛症、大腿骨頭壊死など(表3)において、非典型的で診断が不確実な症例などでは積極的に鑑別診断として考慮して欲しい次第です。
実際に該当する症例で血液中のALP値が正常低値(成人で135 U/L未満など)であった場合、その他の血清ALPが低下する要因(表5)を除外したうえで、尿中ホスフォエタノールアミン(PEA、尿アミノ酸分析で測定可能:保険適用)が高いことをご確認ください。最終的な診断はALPL遺伝子検査(保険適用 5,000点)となります。ALPL遺伝子検査は保険適用ですが実際に検査が可能な施設は2019年現在限られています。当院では外来でスムーズに検査が行えるように実施体制を整えておりますので、疑われる症例がおられましたらご受診/ご紹介頂ければ幸いです。

低ホスファターゼ症の治療
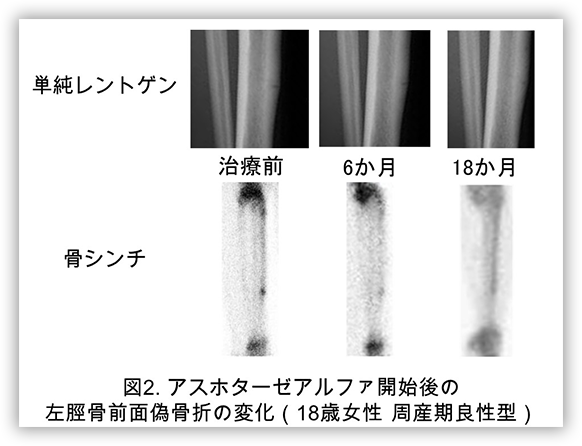
低ホスファターゼ症の治療としては対症療法と酵素補充療法があります。対症療法とは、疾患によって起きている症状をやわらげる治療です。骨症状に対しての手術加療や、小児の重症例で呼吸が十分にできない場合での人工呼吸器の使用、痙攣に対するビタミンB6製剤の内服などがあります。また成人の比較的軽症例であれば、偽骨折(図1)に対して、装具や歩行補助器具を利用することにより局所に負荷をかけないことで骨折癒合を待つことや、鎮痛剤の使用、その間のリハビリなどが対症療法にあたります。より根本的な治療としては酵素補充療法があります。2015年アスフォターゼアルファが本邦で世界に先駆けて承認されました。また低ホスファターゼ症は小児慢性特定疾患および難病に指定されており医療費の助成が受けられるようになっています。周産期重症型や乳児期型では生存のために酵素補充が必須となります。一方で比較的軽症な低ホスファターゼ症の成人症例や小児症例であっても、骨折や偽骨折(図1)を繰り返しいる症例や、骨折、偽骨折後に対症療法で骨癒合を認めない場合、画像上明らかな骨折、偽骨折(図1)を認めないものの疼痛や筋力低下がQOLを著しく低下させているような症例では他の疾患を厳密に除外したうえで酵素補充療法が検討されます。実際にヒビの様な小さな偽骨折(図1)であっても激しい疼痛を伴いQOLを著しく低下させる可能性があります。他の骨軟化症と同様に酵素補充を開始して3か月程度で疼痛の改善を自覚し、6か月~1年6か月くらいの経過で画像上での偽骨折(図1)の改善を認めます。当科で診療している周産期良性型低ホスファターゼ症成人例(18歳女性)での、酵素補充療法開始後の左脛骨骨幹の偽骨折画像の経過を提示します(図2)。当研究室では診断の確定した成人、小児の低ホスファターゼ症患者さんに対して、適切な検討を行ったうえで対症療法及び酵素補充療法を実施しております。また低ホスファターゼ症患者さんの骨変形や骨折、歯科的問題に対する手術やリハビリテーション、歯科治療に関しては整形外科、リハビリテーション科、顎歯科と連携しております。小児の症例については小児科と連携しながら治療にあたっております。また低ホスファターゼ症は患者会(低ホスファターゼ症の会)がございますので、合わせてご紹介させて頂ければと思います。
異所性石灰化を主徴とする低ホスファターゼ症成人例
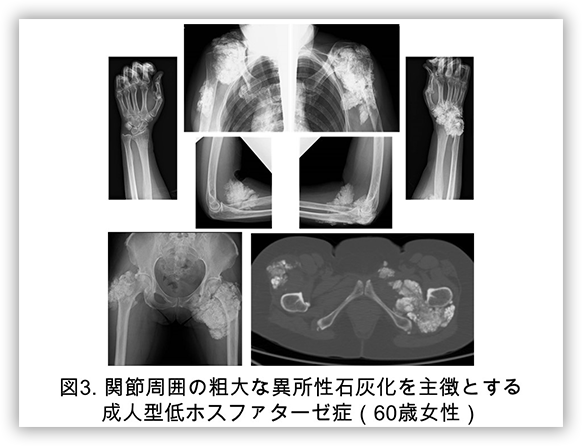
低ホスファターゼ症において、特に長期に罹患されている成人例で関節周囲などに軽微な異所性石灰化を生じてくるとの報告が1980年代からなされています。我々は通常の低ホスファターゼ症成人例で認めるような軽微なものではなく、FGF23遺伝子の不活性型変異による高リン血症性腫瘍状石灰沈着症やSAMD9遺伝子の変異によって生じる正リン血症性腫瘍状石灰沈着症のような粗大な大関節周囲の石灰化を認める低ホスファターゼ症症例を確認しており、酵素補充療法で加療しております(図3)。このような関節周囲の粗大な石灰化を伴う低ホスファターゼ症成人例では、アルカリホスファターゼ酵素活性の低下だけでなく、その他の遺伝的要因もしくは後天的要因があると予想しており、我々の研究室ではその原因究明に努めております。似たようなご症例を経験されたことがある場合には是非当施設へのご受診/ご紹介を検討して頂ければと存じます。
関連リンク

低ホスファターゼ症とは?6つの分類と症状を詳しく解説

低ホスファターゼ症の検査と治療 —酵素補充療法とは?

低ホスファターゼ症について

低ホスファターゼ症の会
