骨形成不全症
骨形成不全症
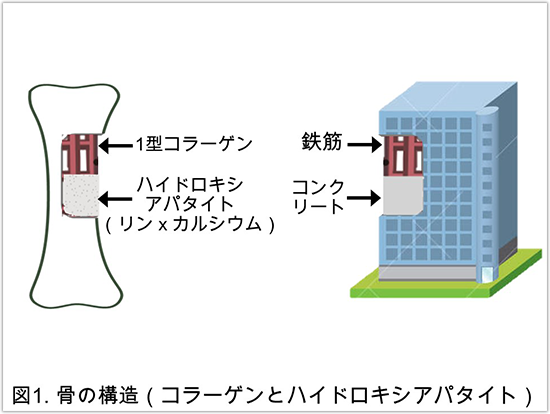
骨形成不全症 (Osteogenesis Imperfecta :OI)は遺伝性の骨脆弱性疾患です。骨組織は建物での鉄筋コンクリートのような構造をしており、鉄筋に相当する支柱を1型コラーゲン、コンクリートに相当する部分をリンとカルシウムから構成されるハイドロキシアパタイトが担っています(図1)。
原発性骨粗鬆症はハイドロキシアパタイト(=コンクリート)と1型コラーゲン(=鉄筋)ともに減少する疾患で、低リン血症性くる病・骨軟化症はハイドロキシアパタイト(=コンクリート)が原料であるリンが不足することでうまく作れなくなる疾患であるのに対して、骨形成不全症は1型コラーゲン(=鉄筋)の構造異常により骨の強度が低下したり、うまくハイドロキシアパタイト(=コンクリート)が接着できなくなる疾患です。小児のホモ接合体(異常のある遺伝子が2つある染色体の両側に存在する)による重症例では生まれてきた時から多発骨折していることも珍しくなく、その後も容易に骨折を繰り返すことで日常生活もままならないことがあります。
報告されている骨形成不全症の発症率は推定で出生数10万人に6~7人とされています。また骨形成不全症の85%~90%は1型コラーゲンα1鎖およびα2鎖をコードする2つの遺伝子(COL1A1、COL1A2)の変異と関連しています。1型コラーゲンは骨皮質に最も多く存在し、COL1A1、COL1A2変異による1型コラーゲンの量的・構造的異常が原因で脆弱性骨折を繰り返し、その症状は軽症例から重症例まで多様で、重症例では時に椎体や四肢の骨変形に至ることもありますが、多くはヘテロ接合体による常染色体優性遺伝形式(異常のある遺伝子が2つある染色体の片側に存在する)で発症する軽症例で、日常生活に大きな支障はないが健常人より骨折を起こしやすい症例だと考えられています。しかしながら若年者で骨密度を測定することが一般的でないことや、人間ドックであっても若年者の特に男性が骨密度をオプションとして選択することも少なく、多くの骨形成不全症の成人例が適切な診断に至っていない事が懸念されます。
また、COL1A1、COL1A2遺伝子以外に18種類の骨形成不全症の原因遺伝子が確認されており、これらは1型コラーゲンの翻訳後の修飾や、細胞内での輸送に関する遺伝子、骨芽細胞の分化や骨芽細胞の機能に関わる遺伝子となります(表1)。これらの遺伝子異常は主に常染色体劣性遺伝形式によるホモ接合体を示し中等症~重症例が多いとされますが、比較的新しく見つかった原因遺伝子も多く含まれるために、ヘテロ接合体の軽症例も見逃されているだけかも知れません。

骨形成不全症では骨の脆弱化以外に目の青い強膜、歯(象牙質)の形成不全、難聴、心臓弁膜症などが出現することもありますが全例で認めるわけではなく、正確な診断には遺伝子検査が必要となってきます。当研究室ではこのような骨形成不全症であるものの、比較的軽症であるために正確な診断に至っていない成人のヘテロ症例を、より多くの方で診断するべく骨形成不全症の原因遺伝子18遺伝子を含む遺伝子診断パネルを準備しました(表1)パネルでは、同様に採血などでの病因の予測ができず、診断のために遺伝子検査を要するX染色体伴性骨粗鬆症、骨粗鬆症-偽性神経膠腫症候群、低ホスファターゼ症の原因遺伝子も含まれております。特に若年者や男性での骨粗鬆症、易骨折性、遺伝性の骨粗鬆症、易骨折性を認める患者さんがおられましたら当方へのご受診/ご紹介を検討頂ければ幸いです。
一方で残念ながら1型コラーゲンの構造異常などで生じる骨形成不全症に対しては、既存の骨粗鬆症治療薬(ビスホスフォネート、抗RANKL抗体、SERM、PTHアナログなど)では、重症例ではほとんど効果がなく、軽症例でも骨密度の上昇を認めるものの、骨折リスクの改善には乏しいことが知られており、骨形成不全症に特異的に効果を示す治療薬というものが現状では存在しません。我々は東京大学医学部附属病院 骨粗鬆症センターを介して整形外科・脊椎外科、リハビリテーション科、循環器内科などとの協力体制のもとで、骨形成不全症軽症例のモデルマウスに対して有用な効果を示した骨形成促進薬である抗スクレロスチン抗体(ロモソズマブ;本邦では2019年より臨床使用可能)を使用して成人骨形成不全症症例を加療し、その効果を観察研究として将来、後ろ向きに解析する予定です。骨形成不全症と診断されている成人の方で本治療にご興味のある方は当科をご受診頂ければと存じます。
以上の様な遺伝子診断パネルを利用した遺伝子検査や新しい治療薬での加療などにより、いまだ有効な治療法が確立されていない骨形成不全症の病態の更なる解明や治療法の開発、確立に結び付くことを念頭に置いて当研究室では臨床研究、基礎研究を進めています。
関連リンク

骨形成不全症について

骨形成不全症 患者会「骨形成不全症友の会」
